Ung thư đường mật (ung thư ống mật) - Nó là gì
điều kiện và phương pháp điều trị ung thư đường mật (ung thư ống mật)
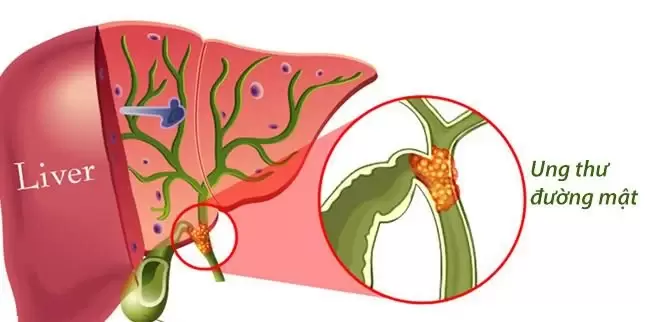
Gan là cơ quan rắn lớn nhất trong cơ thể và rất cần thiết cho sự sống. Nó tham gia vào nhiều quá trình của cơ thể, chẳng hạn như sản xuất mật, protein thiết yếu, chất dinh dưỡng và giải độc. Các ống mật trong gan nối với nhau tạo thành một ống mật chính, nằm ngay bên ngoài gan (ở rốn gan), mang mật đến ruột non. Ống mật chính này được gọi là ống gan chung. Ống túi mật nối túi mật với ống gan chung và ống kết hợp được gọi là ống mật chung. (Hình 1)
Ung thư đường mật (CCA) (Ung thư ống mật) là loại ung thư nguyên phát phổ biến tiếp theo ở gan, sau ung thư biểu mô tế bào gan (HCC). Nó phát sinh từ các tế bào lót ống mật (cholangiocytes).
Chúng có thể xảy ra trong gan (trong gan) hoặc gần rốn gan (quanh rốn gan) hoặc ngoài gan (ngoài gan hoặc ở xa). Các khối u liên quan đến sự phân chia ống mật (rung nhĩ) còn được gọi là khối u "Klatskin". Mặc dù hiếm gặp nhưng những bệnh ung thư này có tỷ lệ tử vong cao vì hầu hết đều ở giai đoạn tiến triển cục bộ.
Ung thư đường mật (ung thư ống mật) - Triệu chứng
CCA ngoài gan thường có triệu chứng khi khối u làm tắc nghẽn hệ thống dẫn lưu ống mật. Các triệu chứng liên quan đến tắc nghẽn đường mật bao gồm:
Vàng da và mắt (vàng da)
Ngứa da (ngứa)
Ghế đẩu màu đất sét
Nước tiểu màu trà
Các triệu chứng phổ biến khác bao gồm:
Đau bụng
Giảm cân
Sốt
ớn lạnh
Cơn đau thường được mô tả là đau âm ỉ liên tục ở vùng bụng trên bên phải. Đôi khi có thể xuất hiện tình trạng khó chịu, mệt mỏi và đổ mồ hôi ban đêm.
CCA trong gan có thể biểu hiện khác nhau tùy theo khối u ở gan. Bệnh nhân bị ảnh hưởng ít có khả năng bị vàng da. Họ có thể có tiền sử đau âm ỉ ở hạ sườn phải, sụt cân và xét nghiệm gan bất thường (ví dụ tăng phosphatase kiềm)
Một số bệnh nhân sẽ có triệu chứng nhẹ hoặc không có triệu chứng. Nó có thể được phát hiện tình cờ khi quét các vấn đề khác. Thỉnh thoảng, có thể có những triệu chứng mơ hồ như nặng nề hoặc khó chịu ở phía bên phải bụng. Đau và kém ăn, sụt cân hoặc mệt mỏi thường là những triệu chứng muộn.
Các biểu hiện hiếm gặp khác bao gồm chướng bụng do tích tụ chất lỏng (cổ trướng) hoặc khó thở do ung thư lan rộng (di căn) đến các bộ phận khác của cơ thể, ví dụ như xương và lớp lót bên trong bụng (phúc mạc).
Ung thư đường mật (ung thư ống mật) - Phòng ngừa thế nào?
Không có cách nào để ngăn ngừa hầu hết các bệnh ung thư ống mật. Nhiều yếu tố nguy cơ đã biết đối với ung thư ống mật, chẳng hạn như tuổi tác, dân tộc, di truyền và các bất thường của ống mật nằm ngoài tầm kiểm soát của chúng ta. Tuy nhiên, có một số điều bạn có thể làm có thể làm giảm rủi ro của bạn.
Bạn có thể giảm nguy cơ phát triển CCA bằng cách thực hiện một lối sống lành mạnh, chẳng hạn như tập thể dục thường xuyên, kiểm soát cân nặng và ăn một chế độ ăn uống cân bằng lành mạnh.
Điều quan trọng nữa là tránh nhiễm vi-rút viêm gan B và C. Nhiễm viêm gan B và/hoặc C có thể làm tăng nguy cơ phát triển CCA và có thể dẫn đến sẹo gan (xơ gan), suy gan và ung thư gan nguyên phát. Hiện tại không có vắc xin phòng bệnh viêm gan C nhưng việc điều trị đúng cách có thể kiểm soát hoặc loại bỏ vi rút. Nếu bạn bị viêm gan mãn tính, bạn nên đến gặp bác sĩ để được giám sát thường xuyên bằng các xét nghiệm hình ảnh, chẳng hạn như siêu âm.
Bỏ (hoặc không bắt đầu) hút thuốc và tránh uống quá nhiều rượu.
Tránh tiếp xúc với các hóa chất gây ung thư (gây ung thư) đã biết
Ung thư đường mật (ung thư ống mật) - Nguyên nhân và yếu tố nguy cơ
Bất kỳ nguyên nhân nào gây viêm mãn tính và/hoặc nhiễm trùng ống mật đều có thể làm tăng nguy cơ phát triển CCA do tổn thương lặp lại lâu dài, bao gồm sỏi ống mật hoặc ký sinh trùng. (ví dụ như sán lá gan, viêm đường mật sinh mủ tái phát)
Đây là một số tình trạng viêm khác có thể làm tăng nguy cơ phát triển CCA.
Viêm loét đại tràng – Đây là tình trạng viêm mãn tính ở ruột già thường liên quan đến viêm ống mật (một tình trạng được gọi là viêm đường mật xơ cứng). Bệnh nhân bị viêm đường mật xơ cứng nguyên phát (PSC) có nguy cơ mắc CCA cao.
U nang ống mật bẩm sinh (U nang ống mật chủ) - Đây là những ống mật giãn nở bất thường, chúng thường có tính chất bẩm sinh và thường được chẩn đoán ở thời thơ ấu nhưng có thể phát triển hoặc được phát hiện ở tuổi trưởng thành. Lớp lót của những túi này thường chứa các tế bào tiền ung thư làm tăng nguy cơ phát triển ung thư sau này.
Nhiễm ký sinh trùng - Nhiễm sán lá gan không phải là hiếm, đặc biệt là ở châu Á, nó xảy ra khi người ta ăn cá sống hoặc nấu chưa chín kỹ và bị nhiễm những loại giun ký sinh nhỏ bé này. Ở người, những con sán này sống trong ống mật và có thể gây ung thư ống mật. Các loại có liên quan chặt chẽ nhất với CCA là Clonorchis sinensis, Schistosomzheim japonica và Opisthorchis viverrini.
Nhiễm viêm gan C mãn tính – Đây là yếu tố nguy cơ gây CCA trong gan.
Việc tiếp xúc với các tác nhân gây ung thư (gây ung thư) như Amiăng, Thorotrast, dioxin, nitrosamine và vinyl clorua có liên quan đến việc gây ra CCA.
Hút thuốc – Các nghiên cứu cho thấy CCA trong gan phổ biến hơn ở những người nghiện thuốc lá nặng.
Bệnh tiểu đường và béo phì - Những tình trạng chuyển hóa này dường như là yếu tố nguy cơ ngày càng liên quan đến CCA trong gan.
Ung thư đường mật (ung thư ống mật) - Chẩn đoán
Bệnh này nổi tiếng là khó chẩn đoán sớm và thường ở giai đoạn nặng do biểu hiện muộn và thiếu các phương pháp điều trị không phẫu thuật hiệu quả.
Điều quan trọng là phải chẩn đoán chính xác CCA để tình trạng của bạn có thể được điều trị thích hợp. Bác sĩ sẽ đặt câu hỏi về tiền sử bệnh tật và gia đình, thói quen sinh hoạt và thực hiện khám sức khỏe.
Nghiên cứu hình ảnh đơn giản nhất của gan là siêu âm. Không có rủi ro về bức xạ và có thể được thực hiện thường xuyên, đặc biệt ở những người có nguy cơ mắc bệnh ung thư, ví dụ như người mang mầm bệnh viêm gan C. Tuy nhiên, nó không phải lúc nào cũng chính xác và rất cụ thể.
Chụp CT là cách tốt hơn để phát hiện CCA và rất quan trọng trong việc lập kế hoạch điều trị. Đây sẽ là hình ảnh cơ bản sẽ được thực hiện để phát hiện và lập kế hoạch chiến lược điều trị. Trong một số trường hợp nhất định, chụp CT có thể không đủ hoặc không có kết luận và có thể thực hiện các nghiên cứu bổ sung như MRI/MRCP hoặc chụp PET.
Xét nghiệm máu đo mức độ của dấu hiệu khối u gọi là kháng nguyên carbohydrate 19–9 (CA 19-9) có liên quan đến CCA nhưng không nên sử dụng xét nghiệm này một cách riêng biệt hoặc như một xét nghiệm sàng lọc thông thường. Các dấu hiệu khối u khác có liên quan là kháng nguyên carcinoembryonic (CEA) và CA-125.
Một lượng nhỏ mô hoặc tế bào ống mật có thể được lấy mẫu thông qua thủ thuật kim (sinh thiết gan) hoặc qua đánh răng nội soi, điều này có thể được yêu cầu để hướng dẫn quản lý và/hoặc nếu chẩn đoán không rõ ràng.
Các xét nghiệm quét hoặc điều tra khác có thể được yêu cầu nếu cần thiết để chẩn đoán, phân giai đoạn và/hoặc hướng dẫn chiến lược điều trị.
Ung thư đường mật (ung thư ống mật) - Phương pháp điều trị
Sau khi ung thư ống mật được phát hiện và phân loại, nhóm chuyên gia sẽ thảo luận với bạn về các lựa chọn điều trị. Khi lựa chọn một kế hoạch điều trị, đây là một số yếu tố cần xem xét:
Vị trí và mức độ lan rộng của ung thư
Liệu ung thư có thể cắt bỏ được hay không (có thể loại bỏ bằng phẫu thuật)
Các tác dụng phụ có thể xảy ra của phẫu thuật và phương pháp điều trị thay thế khác
Sức khỏe tổng thể và thể lực của bạn cho phẫu thuật
Cơ hội chữa khỏi bệnh, kéo dài tuổi thọ hoặc giảm bớt các triệu chứng
Các loại điều trị chính cho bệnh ung thư ống mật bao gồm:
Ca phẫu thuật
Xạ trị
Hóa trị
Liệu pháp giảm nhẹ
Sự kết hợp của các lựa chọn điều trị khác nhau cũng có thể được đưa ra để tối ưu hóa kết quả điều trị
Phẫu thuật thường là phương pháp điều trị tốt nhất cho CCA khi bệnh ở giai đoạn đầu và chưa lan đến các mạch máu gần đó hoặc các cơ quan ở xa. Các phương pháp khác chưa được chứng minh là có hiệu quả bằng phẫu thuật trong điều trị CCA. Tuy nhiên, do bệnh đã ở giai đoạn muộn ở lần khám đầu tiên nên một số bệnh nhân có thể không thực hiện được phẫu thuật.
Vì phẫu thuật là phương pháp hiệu quả duy nhất để điều trị CCA, điều quan trọng là người nghi ngờ CCA phải được đánh giá thích hợp bởi nhóm chuyên gia do bác sĩ phẫu thuật gan dẫn đầu được gọi là bác sĩ phẫu thuật Gan-Tụy-Mật (HPB). Phẫu thuật hiện nay an toàn và hiệu quả trong điều trị CCA nếu có thể chấp nhận được.
Tùy thuộc vào vị trí của ung thư, phẫu thuật CCA bao gồm cắt bỏ khối u (Cắt bỏ gan) hoặc cắt bỏ Enbloc ống mật cũng như các cơ quan và hạch bạch huyết xung quanh. (Ví dụ: Phẫu thuật cắt bỏ tụy – tá tràng hay còn gọi là thủ thuật “Whipple”; hoặc Cắt bỏ triệt để ống mật).
Ghép gan – Một nhóm nhỏ bệnh nhân CCA nội gan được lựa chọn có thể phù hợp để ghép gan.
Các thử nghiệm lâm sàng thử nghiệm các loại thuốc mới, kỹ thuật phẫu thuật và chiến lược để nâng cao việc điều trị và chăm sóc. Có thể có những thử nghiệm lâm sàng phù hợp cho những bệnh nhân được chọn. Hãy tham khảo ý kiến chuyên gia của bạn để được tư vấn.
Ung thư đường mật (ung thư ống mật) - Chuẩn bị phẫu thuật
Bác sĩ phẫu thuật của bạn sẽ thực hiện một cuộc kiểm tra toàn diện bao gồm xét nghiệm máu, chụp chiếu để xem bạn có phù hợp để phẫu thuật hay không và tư vấn cho bạn về những rủi ro liên quan. Khuyến nghị điều trị này thường dựa trên sự đồng thuận của một nhóm ý kiến của các chuyên gia khác nhau (hội đồng quản trị khối u), cân nhắc những ưu và nhược điểm của mọi chiến lược điều trị.
Trước khi phẫu thuật, đội ngũ gây mê cũng sẽ đánh giá tình trạng sức khỏe của bạn để phẫu thuật và tư vấn cho bạn về các khía cạnh khác nhau của gây mê toàn thân và kiểm soát cơn đau sau phẫu thuật.
Các y tá chuyên khoa cũng sẽ sẵn sàng tư vấn trước phẫu thuật.
Ung thư đường mật (ung thư ống mật) - Chăm sóc sau phẫu thuật
Sau khi hồi phục sau phẫu thuật, bạn sẽ được hẹn khám ngoại trú thường xuyên để gặp đội ngũ bác sĩ của mình và những cuộc hẹn này sẽ bao gồm xét nghiệm máu và chụp chiếu để kiểm tra xem ung thư có tái phát hay không.
Điều quan trọng là phải làm theo tất cả lời khuyên của bác sĩ, thăm khám và xét nghiệm tại phòng khám để có thể điều trị kịp thời nếu ung thư hoặc các vấn đề khác phát sinh.